Склеропластика глаза

Содержание статьи:
![]()
Определение и особенности
Склеропластика является малоинвазивной операцией коррекции зрения, проводящейся в основном у детей и подростков, страдающими близорукостью. Эта патология часто является следствием генетической предрасположенности и проявляется уже в детстве при постоянных зрительных нагрузках (учёбе, занятиях спортом, пользовании гаджетами и пр.). В результате четкость видения сохраняется при близком расположении предметов и значительно теряется при рассматривании вдали.
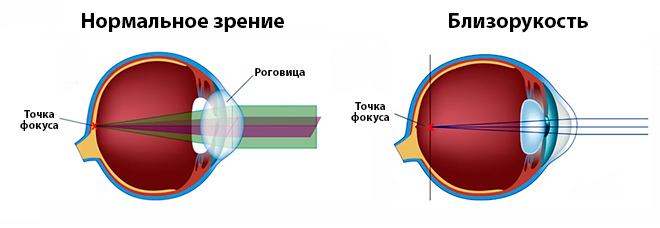
Анатомическая особенность близорукости заключается в удлинении (вытягивании) глазного яблока, когда фокусирование видения происходит не на сетчатке, а перед ней. Ношение очков или контактных линз в этом случае помогает улучшить зрение, но не избавляет от проблемы, которая со временем будет только усугубляться. Операция склеропластика выполняется с целью укрепить склеру, зафиксировать размеры глазного яблока и, таким образом, затормозить развитие миопии, что особенно важно в детском возрасте.
Показания и противопоказания
Склеропластика глаз, также как и любой другой вид хирургического вмешательства, назначается только в том случае, когда другие (щадящие) терапевтические методы бессильны помочь.
Операция склеропластика показана:
-
при активном патогенезе миопии, т.е. при падении зрения на одну и более диоптрию за год;
-
если острота зрения находится в пределах от -4 до -6 диоптрий;
-
в случае интенсивного роста глазного яблока в продольном направлении;
-
близоруким женщинам (зрительная острота -5/-6 диоптрий), планирующим беременность.
Однако есть причины, по которым склеропластика противопоказана, а именно:
-
детский возраст до 7 лет, поскольку естественный рост зрительных органов может спровоцировать рецидив офтальмонарушения;
-
истонченная склеральная оболочка (явление дистрофии);
-
наличие острых воспалительных или инфекционных процессов;
-
имеющиеся заболевания глаз;
-
аллергия на препараты, используемые в лечении;
-
психоэмоциональные расстройства.
Диагностика
Склеропластика глаз предполагает сначала проведение диагностического обследования, которое покажет возможность осуществления вмешательства, риски, связанные с ней, и перспективы постоперационного периода. Диагностика включает в себя сдачу обязательных анализов (ОАК, ОАМ, биохимию крови, тесты на ВИЧ, гепатит и др.), ЭКГ, ФЛГ при необходимости. Также обязательны офтальмологические исследования, а именно: выявление зрительной остроты с помощью специальной таблицы, рефрактометрия, эхобиомикрия, биомикроскопия.
Только после проведения диагностики и определения полной картины состояния здоровья, врачом назначается операция склеропластика, её дата и время. За несколько дней до проведения процедуры запрещается приём кроворазжижжающих препаратов. По назначению врача разрешено принимать седативные, антигистаминные средства и лекарства, требующие обязательного приёма при наличии хронических заболеваний.
Этапы операции
Операция склеропластика выполняется в клинических условиях под общим наркозом (для детей) или местной анестезией. Вся процедура занимает не более 20-30 минут, является безболезненной и малотравматичной, так что пациент в этот же день может быть выписан.
Склеропластика глаз осуществляется по трем методикам. Упращенная операция склеропластика основывается на введении в заднюю стенку глаза гелеобразного состава, который потом затвердевает и препятствует дальнейшему растяжению склеры. В качестве составляющих биогеля используются полимеры или хрящевая ткань (коллаген) самого пациента.
Склеропластика по Пивоварову проводится иначе. На склере делают четыре микрорассечения, через которые вводят синтетические или биотрансплантаты в виде лоскутов. Со временем укрепляющий материал срастается с внутренней оболочкой глаза, создавая прочную основу, не позволяющую глазному яблоку расти в длину.
Введенный трансплантат не создаёт помех естественному функционированию зрительного органа. По истечении нескольких месяцев в структуру биоматериала вживляется сосудистая сетка, улучшая процессы метаболизма в этой области.
Сложная операция склеропластика известна как методика Снайдера-Томпсона. Хирург рассекает склеру 5-7 раз, в том числе мышцы, отвечающие за подвижность глаза. Через эти разрезы вводится большой объем трансплантата, который фиксируют за глазным яблоком, после чего на места рассечения накладываются швы. Сложность заключается в том, что биоукрепитель размещается глубоко в глазной структуре в непосредственной близости от зрительного нерва. Это обширная офтальмохирургия, требующая высокого профессионализма, но обеспечивающая надёжный результат.
Реабилитация
Склеропластика глаз редко нуждается в длительном постоперационном периоде. Уже через 2-3 часа после процедуры и осмотра врачом пациент может покинуть клинику. Однако следует всё же соблюдать рекомендации, назначенные хирургом для быстрого заживления и профилактики осложнений.
В течение первой недели обязательно ношение стерильной повязки с ежедневной сменой. После того, как врач разрешит её снять, проводится двухнедельный курс антибактериальной и противовоспалительной терапии с использованием соответствующих лекарств (Ципромеда, Тобрекса, Максидекса и др.). В этот период запрещено заниматься активными физическими нагрузками, плаванием, посещать баню/сауну. Не желательно использование косметических средств для умывания, макияжа и т.д.
Восстановительный период требует строгого ограничения в использовании гаджетов, просмотра телевизора, чтения. Возврат к привычной жизни должен быть постепенным, чтобы дать время вживлённым трансплантатам закрепить достигнутый результат. Так к полноценной учёбе можно будет вернуться через 3-4 недели, а вот с активными занятиями спортом придётся подождать. В зависимости от индивидуальных особенностей и сложности операции реабилитационный период может затянуться до 1-2 лет.
|
Следует знать, что сама по себе операция склеропластика не улучшает зрение, а только останавливает патологические процессы близорукости и офтальмонарушений, связанных с ней.
|
Осложнения
Тем не менее, склеропластика может иметь нежелательные последствия, связанные с:
-
отторжением биотрансплантата (в этом случае требуется повторная операция склеропластика с заменой материала);
-
миграцией укрепителя из-за недостаточного фиксирования (обнаруживается как опухоль, сопровождающаяся болью, гиперемией и др.) Устраняется хирургическим путем.
Склеропластика глаз – один из немногих видов хирургии, который практикуют именно в детском и подростковом возрасте. Родителям детей, страдающих миопией, следует правильно организовать им режим дня, регулярно водить на приём к офтальмологу. Вовремя оказанная помощь поможет избежать усугубления ситуации, предотвратить тяжёлые последствия заболевания.
Цены на операцию
| № | Название услуги | Цена в рублях | Запись на прием |
|---|---|---|---|
| 2012005 | Склеропластика по Пивоварову | 50750 | Записаться |
| 2012015 | Склеропластика по Снайдеру-Томпсону | 65800 | Записаться |
Астигматизм у детей – это офтальмологическое заболевание, которое характеризуется зрительным смещением фокуса.
С внедрением современных технологий в нашу жизнь сильно возросла детская близорукость. Она является не просто оптическим дефектом, выправляемым очками...
Подробнее >>Еще пару десятков лет назад основным способом коррекции дальнозоркости были очки. Позже появились линзы – они, конечно, помогают пациенту лучше видеть вблизи, но выправить с их помощью зрение удается не всегда...
Подробнее >>Глаукома является вторым наиболее распространенным заболеванием глаз, после катаракты, которое вызывает слепоту. Около 66,8 миллиона человек во всем мире страдают от данной патологии.
Подробнее >>










