Макулярный синдром

Содержание:
![]()
Макулярный синдром характеризуется отеком центра сетчатки (макулы) в результате чего возникает нарушение центрального зрения. Она имеет маленький размер – около 5 мм, но именно в этой области находится огромное количество светочувствительных клеток. Группа фоторецепторов участвует в формировании центрального предметного восприятия.
Элемент содержит желтый пигмент и получил название желтого пятна.
Если в центре структуры происходит скопление жидкости, то офтальмологи говорят об отеке макулы.
Этиология
Макулопатия не автономная нозология, а является лишь одним из симптомов других глазных недугов:
- Тромбоз центральной ретинальной вены;
- Диабетическая ретинопатия;
- Негативные последствия микрохирургических манипуляций (например, удаление естественной линзы);
- Увеиты;
- Травматические повреждения;
- Отслойка сетчатки;
- Отек глаза;
- Глаукома;
- Воздействие токсинов;
- Новообразования.
Другие нозологии:
- Атеросклероз;
- Ревматизм;
- Инфекционные процессы;
- Заболевания кроветворной системы;
- Болезни почек;
- Артериальная гипертензия;
- Аллергия;
- Болезни головного мозга.
Патофизиологические механизмы практически полностью обусловлены этиологией вызвавшей макулопатию.
При диабетический ретинопатии развивается из-за характерного поражения мелких сосудов, что ведет к повышению проницаемости капиллярной стенки, пропотеванию, застою воды и белковых остатков.
При окклюзии участка центральной вены резко ухудшается нормальный венозный отек, и жидкость пропотевает в околососудистую область и накапливается в центре.
После травм и воспалений возникают витреоретинальные сращения. Они похожи на тонкие соединительнотканные мембраны, соединяют участки стекловидного тела с сетчатой оболочкой. Стекловидный гель вызывает тянущее воздействие на ретину (тракции), что часто приводит к отечности желтого пятна. В тяжелых случаях макулярный тракционный синдром ведет к отслоению или разрыву ее участка.
Патогенез возникновения отека после офтальмологических манипуляций, скорее всего, вызван формированием витреомакулярных тракций. По статистике, он чаще наблюдается после экстракапсулярного удаления естественной линзы.
Макулярный синдром симптомы
Клиника:
- Изображение предметов нечеткое и смазанное;
- Деформация и изогнутость прямых линий;
- Изображения принимают своеобразный розоватый цвет;
- Патологическая фоточувствительность;
- Яркий свет воспринимается очень болезненно, формируется фотофобия;
- Циркадность ухудшения зрительного восприятия.
При неосложненном течении период визуального восстановления в среднем от двух месяцев до одного года.
Локальная отёчность, которая сохраняется, как минимум шесть месяцев приводит к дистрофии светочувствительных рецепторов и последующему их замещению соединительной тканью.
Классификация
В зависимости от этиопатогенеза и клинической симптоматики принято выделять несколько разновидностей макулярного синдрома.
Диабетический
Это одно из основных последствий ретинопатии при диабете, также является частой причиной слепоты у населения трудоспособного возраста. Патогенез включает гипергликемию, а также скопление большого количества свободных радикалов, специфических AGE-белков и образование фермента протеинкиназы C. При этом определенное количество плазмы переходит из кровеносного русла.
Формы:
- Фокальный – не выходит на макулу и имеет площадь менее двух диаметров обычного размера диска зрительного нерва;
- Диффузный – распространяется на центральную площадь и составляет более двух диаметров ДЗН. Процесс поражает всю капиллярную сеть, постепенно микрокапилляры расширяются, а сосудистая стенка истончается. Хроническая гипергликемия приводит к тому, что утолщаются и поражаются капиллярные мембраны, высвобождаются агрессивные свободные радикалы. Эти местные изменения способны привести к некрозу фоторецепторов. Степень макулопатии напрямую связана с тяжестью диабета, его длительностью, коррекции сахара крови.
Сегодня слепота от диабетического отека макулы в значительной степени предотвращается своевременным выявлением и соответствующей интервенционной терапией.
Кистозный
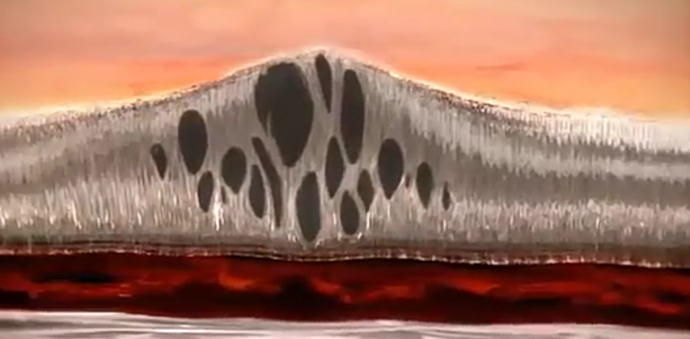
Вызван кистозным накоплением внутриретинальной жидкости во внешних плексиформных и внутренних ядерных слоях сетчатки в результате разрушения кровеносного сетчатого барьера.
Данная разновидность характеризуется тем, что в сетчатке образуются небольшие полости (микрокисты), которые заполнены водой и белковыми остатками. Он развивается при травматических, а также сосудистых и воспалительных заболеваниях сетчатки глаза и позволяет прозрачной сыворотке проникать в интерстициум .
При нарушении целостности физиологического гемоофтальмологического барьера изменяется осмотическое давление в ретинальной и сосудистой оболочке. При сочетании с витреоретинальными тракциями усиливается выработка воспалительных медиаторов, образуется большое количество воды.
При непродолжительном патологическом процессе шанс восстановить видение достаточно высок. Но длительная отечность приводит к тому, что мелкие макулярные кисты сливаются между собой и ведут к ламмелярному или витрео-макулярному разрыву.
Хирургия катаракты у пациентов с диабетом может привести к резкому ускорению ранее существовавшего отека, приводящего к ухудшению функционального визуального результата. Это можно предотвратить, если тяжесть ретинопатии распознается до операции и надлежащим образом обрабатывается фотокоагуляцией. Текущая стратегия управления требует раннего выявления и оптимального метаболического контроля для замедления прогрессирования . Соблюдение этих рекомендаций затруднено тем фактом, что сначала данное состояние обычно протекает бессимптомно.
Влажная дистрофия сетчатки
Возникает прогрессировании возрастной макулярной дегенерации. К числу основных факторов риска относятся курение сигарет, неправильное питание, сердечно-сосудистые болезни и генетические маркеры.
Патогенетический механизм связан, прежде всего, с образованием новых, но неполноценных микрососудов, которые постепенно врастают в толщу ретины и формируют плотную субретинальную неоваскулярную мембрану. Через нее с течением времени пропотевает жидкость. Это может привести к таким серьезным проблемам как отслойка, субретинальное кровоизлияние, гибель клеток- фоторецепторов. При этом человек может вообще ослепнуть. Если диагноз будет поставлен вовремя и будет начаты адекватные лечебные мероприятия, то процесс можно затормозить, добиться стойкой ремиссии.
Диагностические мероприятия
Диагностика включает в себя стандартные и специализированные методики:
- Офтальмоскопия позволяет увидеть выраженное набухание;
- Тест Амслера предназначен для определения характерных метаморфопсий и скотом;
- Оптическая когерентная томография считается золотым стандартом, она выявляет минимальные структурные изменения. Это бесконтактный инновационный метод с высоким разрешением, который использует инфракрасный свет в диапазоне длин волн 800-840 нм для обеспечения неинвазивной визуализации в режиме реального времени. Программное обеспечение OКT автоматически измеряет, оценивает изменения и отклонения от нормальных значений;
- Гейдельбергская ретинальная томография - определяет выбухание желтого пятна;
- Флюоресцентная ангиография - выявляет дистрофию и ишимизированные участки.
 Сканирующий лазерный офтальмоскоп - быстрый и неинвазивный способ визуализации, который обеспечивает количественный анализ кисточек в дополнение к качественной информации, не замеченной клинически. Главным преимуществом этого офтальмоскопа считается сканирование небольшого сфокусированного пятна для генерации изображения (а не освещения большой площади), что обеспечивает высококонтрастный снимок. Инфракрасное изображение обеспечивает более точные данные по сравнению с современными способами визуализации путем минимизации рассеяния света через облачные среды.
Сканирующий лазерный офтальмоскоп - быстрый и неинвазивный способ визуализации, который обеспечивает количественный анализ кисточек в дополнение к качественной информации, не замеченной клинически. Главным преимуществом этого офтальмоскопа считается сканирование небольшого сфокусированного пятна для генерации изображения (а не освещения большой площади), что обеспечивает высококонтрастный снимок. Инфракрасное изображение обеспечивает более точные данные по сравнению с современными способами визуализации путем минимизации рассеяния света через облачные среды.
Алгоритм обследования и тактика ведения для каждого пациента индивидуален и определяется лечащим офтальмологом.
Макулярный синдром лечение
Варианты решения проблемы зависят, прежде всего, от типа, а также от причин и срока недуга.
Возможно консервативное, лазерное и хирургическое лечение. Технологические достижения приводят медицину в будущее, проясняя патофизиологию многих заболеваний и предоставляя новые терапевтические возможности.
Если у человека при обследовании в кабинете офтальмолога был выявлен диабетическая макулопатия, то для ее устранения применяется лазеркоагуляция. Перед манипуляцией специалист расширяет зрачок и применяет анестетик.
Лазерную фотокоагуляцию можно использовать для устранения отека, создавая модифицированную сетку на заднем полюсе, а также применять для панретинальной коагуляции с целью контроля неоваскуляризации. Она широко используется для ранних стадий васкулогенеза.
При помощи энергии лазера очень аккуратно прижигаются мелкие кровеносные микрососуды, что в последующем оказывает положительное влияние на централизованный кровоток. Фокусное лазерное воздействие направлено на то, чтобы закрыть или уничтожить образовавшиеся участки с микроаневризмами, производящие к очаговым областям утечки, оптимизировать обмен веществ.
В ходе лечебных мероприятий наблюдается купирование симптоматики и прекращение дальнейшего прогрессирования роминирования.
Чтобы предотвратить прогрессирование патологии при диабете, необходимо проводить строгий гликемический контроль, снижать уровень липидов в крови и регулировать системное кровяное давление.
Выбухание вызвано каскадом факторов сосудистой проницаемости, которые включают продуцирование интерлейкина-6 (IL-6) и вазального эндотелиального фактора роста (VEGF). Назначение стероидов снижает концентрацию этих биологически активных веществ при одновременном клиническом улучшении.
Стероиды также ингибируют продукцию простагландинов, но на более высоком уровне в биохимическом пути, ингибируя фермент фосфолипазу А2, который катализирует превращение мембранных липидов в арахидоновую кислоту. Локально их сосудосуживающие свойства уменьшают внутриклеточный и внеклеточный отек, подавляют активность макрофагов и снижают продукцию лимфокина.
Кортикостероиды можно вводить местно, путем перорального введения, перорально и парентерально. Системные кортикостероиды проникают в эпителий роговицы и достигают передней камеры. Триамцинолон – лекарство из группы стероидов длительного действия. При введении в стекловидную полость он уменьшает отечность, вызванную диабетической макулопатией, и приводит к увеличению остроты зрения. Эффект триамцинолона является кратковременным, длится до трех месяцев, что требует повторных инъекций для поддержания положительного результата. Такой путь введения имеет множество фармакологических преимуществ: предотвращение системных побочных эффектов, высокую локальную концентрацию лекарственного средства и специфическое ингибирование идентифицированной молекулы-мишени.
Кроме этого, в состав комплексной консервативной терапии включено интравитреальное введение гормонов (кеналог). При пролиферативной форме показано интравитреальные инъекции anti-VEGF. Такая терапевтическая тактика позволяет значительно улучшить состояние сосудистой стенки.
При кистозной форме показано применение нестероидных противовоспалительных препаратов, а также современное интравитреальное введение глюкокортикоидных гормонов (например, Озурдекс) и лекарств, относящихся к группе ингибиторов эндотелиальных факторов роста. Повышение внутриглазного давления и образование катаракты считаются основными неприятными последствиями гормональных инъекций.
Для того, чтобы улучшить кровоток в центральной части назначается лазеркоагуляция сетчатки.
Неблагоприятный прогноз для зрения отмечается при осложненных вариантах, случаях дистрофии и разрывах ретины, некрозах светочувствительных клеток.
При экссудативной форме назначаются интравитреальные микроинъекции ингибиторов эндотелиального фактора роста (например, Авастин). Такая тактика препятствует патологическому ангиогенезу. Выбор лекарств и режим их приема зависят от типа поражения, общего здоровья больного. Хотя они вводятся в виде внутриглазной инъекции, эти препараты могут быть обнаружены в циркулирующей крови.
Хирургическое вмешательство при этом недуге относится к высокотехнологическим методикам и применяется в основном в тех сложных случаях, когда назначенные медикаменты не дали положительных эффектов, или наступило не значительное клиническое улучшение . Чтобы стабилизировать или улучшить работу зрительного аппарата в офтальмологии применяется современная операция под названием витрэктомия. В медицинском центре имени Федорова данный способ микрохирургического вмешательства проводится специальными инструментами 25-27G. При этом диаметр оперирующего фрагмента составляет меньше чем 0.5 мм. За счет ультрасовременной технологии манипуляция носит малоинвазивных характер и может проводиться только под местным обезболиванием.
Во время витрэктомии хирург производит иссечение стекловидного тела и удаляет эпиретинальные мембраны, которые обуславливают тракцию. При влажной форме устраняются тонкие субретинальные микрососуды, участвующие в формировании неоваскулярной мембраны. Возможные осложнения витрэктомии: образование катаракты, непреднамеренное разрывы и отслоение сетчатки, образование ятрогенной макулярной дыры, дефекты визуального поля, глаукома, эндофтальмит и гипотония.
| Ранняя витрэктомия особенно эффективна у людей с инсулинозависимым диабетом, у которых может быть больший риск слепоты от кровоизлияния в глазное яблоко. |
Вмешательство не должно откладываться у больных, которые жалуются на снижение остроты зрения, метаморфопсии и нарушение бинокулярного чтения.
Благоприятное течение наблюдается при послеоперационном макулярном синдроме. При этом у человека происходит полное восстановление зрительного восприятия.
Микрохирургическая клиника имени Федорова в Москве оснащена самым современным оборудованием европейского качества, которое позволяет провести специалистам очень точную диагностику и высокотехнологические операции. При этом максимально быстро восстанавливается зрительная функция, а риск формирования осложнений сведен к минимуму. Основной задачей человека остается тщательной следить за своим здоровьем и обращаться к специалисту при появлении первых тревожных «звоночков».
Стоимость приема:
| № | Название услуги | Цена в рублях | Запись на прием |
|---|---|---|---|
| 2003005 | Первичный прием врача-офтальмолога | 2 500 | Записаться |
| 2003006 | Повторный прием врача-офтальмолога | 1000 | Записаться |










