Дегенерация макулы и заднего полюса

Содержание статьи:
- В чем суть возрастной дегенерации макулы?
- Формы дегенерации макулы
- Причины развития дегенерации макулы
- Симптомы при дегенерации макулы и заднего полюса
- Современные методы диагностики заболевания
- Возрастная макулярная дегенерация. Лечение
- Лазерная коагуляция при дегенерации макулы и заднего полюса
- Реабилитация
- Осложнения при дегенерации макулы и заднего полюса
- Прогноз зрительных функции
- Диета при дегенерации макулы и заднего полюса
- Профилактика
![]()
Почему возникает хориодальная неоваскуляризация? Какие существуют формы этой патологии? Как проявляется болезнь? Какие методы диагностики, консервативного и хирургического лечения необходимы? Поможет ли соблюдение диеты? Почему нужна реабилитация пациентов с таким заболеванием и возможна ли его профилактика? Получить ответы вам поможет данная публикация.
В чем суть возрастной дегенерации макулы?
Принцип развития и появления симптомов этой патологии станет более понятным после изучения анатомии и физиологии глазного яблока.
Влажная форма макулярной дегенерации развивается преимущественно у людей после 50-60 лет. Именно поэтому ее называют «возрастной». Начало развития этой офтальмологической патологии происходит еще на стадии формирования макулярной дегенерации сухой формы и может совмещаться с различными другими разновидностями периферических ретинальных нарушений деструктивного характера: дегенерацией по типу «след улитки», решетчатой дегенерацией и т. п. Центральные виды морфофизиологических поражений макулы более опасны для состояния зрения.
При развитии центральной дегенерации сетчатки из-за снижения антиоксидантной защиты и развития возрастных изменений в области желтого пятна накапливается пигмент желтого оттенка, который образует друзы. После формирования сухой формы дегенерации макулы и заднего полюса постепенно запускается фаза влажной формы. Включения желтого размера увеличиваются в размерах и приводят к формированию тракций, осложняющихся отеком макулы или кровоизлияниями в желатиноподобное стекловидное тело или сетчатку.
С возрастом у человека увеличивается толщина барьера между ретиной и хориоидеей (или внутренним слоем сосудистой оболочки глаза). Ее проницаемость так же снижается и это способствует появлению в зоне желтого пятна нейтральных жиров и сложных липидов из крови. Жировые отложения еще больше ухудшают состояние макулы, поскольку они уменьшают уровень факторов роста, необходимых для нормального формирования хориокапилляров. Именно поэтому ВМД часто называют экссудативной или неоваскулярной макулодегенерацией.
В результате сосуды в зоне сетчатой оболочки становятся неполноценными, а возникающая ишемия и нарушение метаболизма в тканях провоцируют еще большие морфофункциональные нарушения. Присутствующие в макуле колбочки и палочки, являющиеся отвечающими за цветовое и сумеречное зрение светочувствительными рецепторами, крайне восприимчивы к ишемии и под ее воздействием отмирают. Из-за этого центральное зрение выпадает еще больше и страдают показатели визометрии. Особенно выражены симптомы при поражении фовеа (центральной ямки) и формировании субретинального фиброрубца.
Формы дегенерации макулы
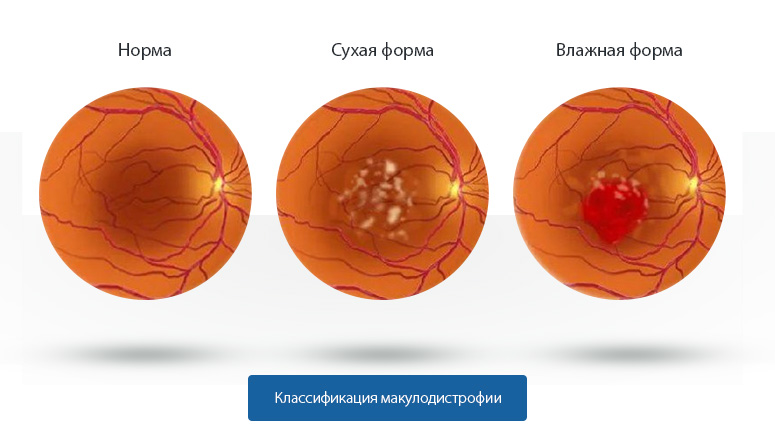
Дегенерация макулы и заднего полюса разделяется на сухую и влажную формы. Некоторые офтальмологи используют другую систему стадийности офтальмопатологии, но ее суть остается прежней. Кроме этого, она бывает одно- и двухсторонней.
Сухая форма макулярной дегенерации и заднего полюса
При обследовании в области желтого пятна выявляется небольшое количество маленьких желтоватых друз. Их диаметр не превышает 63 микрон.
При прогрессировании офтальмопатологии эти включения достигают в диаметре 63-124 микрон. Присутствие более крупных друз, в свою очередь, приводит к начинающимся деструкциям пигментного слоя.
Влажная макулярная дегенерация
По тяжести морфологических и физиологических изменений этот вид макулярной дегенерации можно разделить на классическую и атипичную.
Классическая ВМД проявляется двумя плавно перетекающими друг в друга стадиями. Первую из них называют «промежуточной». На этом этапе есть не только друзы среднего размера. Выявляется или хотя бы одна большая (более 125 микрон) друза, или не прикасающаяся к центральной ямке географическая атрофия ретинальной оболочки.
Во время второй стадии, которую называют «поздней макулодистрофией» в тканях выявляется один из вариантов изменений:
-
хориоидальная (скрытая или классическая) неоваскуляризация с отеком желтого пятна, гемморагическими очагами, экссудатами из липидов с твердой консистенцией;
-
географическая атрофия макулярной зоны и пигментного эпителия;
-
подмакулярный рубец.
Атипичными (или редкими, сложнодоступными) видами этой патологии считают ПХВ (полиповидную хороидальную васкулопатию) и РАП (ретинальную ангиоматозную пролиферацию).
Причины развития дегенерации макулы
Пока ученые не смогли выявить точные первопричины дегенерации макулы и заднего полюса глаза. В основе патогенеза заболевания лежат химические процессы, к запуску которых приводят различные воздействующие на организм и органы зрения предрасполагающие факторы (или их комбинация).
Многолетние наблюдения ведущих офтальмологов показывают, что ВМД чаще возникает при присутствии таких факторов:
-
возраст после 50-60 лет;
-
генетическая предрасположенность;
-
семейные привычки, принцип питания и пр.;
-
нарушения липидного профиля;
-
склонность к артериальной гипертензии;
-
сахарный диабет;
-
наличие патологий сердца и сосудов;
-
избыточный вес;
-
никотиновая и другие разновидности зависимостей;
-
болезнь Альцгеймера;
-
принадлежность к европейской этнической группе;
-
профессиональная вредность;
-
длительная и чрезмерная инсоляция;
-
неблагоприятные экологические факторы.
|
Важно! Люди с офтальмологическими патологиями или предрасположенные к ним лица должны понимать, что сетчатка крайне чувствительна к гипоксии. Именно поэтому для профилактики ее нарушений необходимо чаще обращаться к окулисту для проведения профилактических осмотров, позволяющих выявлять проблемы, и дегенерация макулы и заднего полюса среди них не исключение, на самых ранних стадиях. |
Симптомы при дегенерации макулы и заднего полюса
Проявления дегенерации макулы и заднего полюса на начальной стадии развития часто остаются незамеченными, поскольку эти признаки не сопровождаются явной болью или ухудшениями зрительных функций. Обычно морфологические изменения выявляются случайно при проведении профилактических осмотров или обнаруживаются во время обследования по поводу других офтальмологических или системных заболеваний. Особенно вероятно такое затруднение в постановке диагноза у тех пациентов, у которых дегенеративные процессы затронули только один глаз.
При сухой форме симптомы прогрессируют медленнее. Они постепенно нарастают и их количество расширяется. По мере ухудшения состояния тканей макулярной зоны зрение все больше «размывается».
После начала влажной формы симптомы нарастают резко и приводят к быстрому ухудшению качества как центрального, так и периферического зрения.
При сухой и влажной форме хориодальной неоваскуляризации жалобами и симптомами становятся следующие проявления:
-
появление «затуманенного» пятна, а затем скотомы темно-серого или черного цвета;
-
видимые объекты искажаются: имеют вытянутую форму, изломанные очертания, меньший или больший размер;
-
затруднения при просмотре видео или ТВ, с вождением или управлением механизмами, письмом, чтением и другими действиями, которые выполняются вблизи;
-
изменения в контрастности и цветовосприятии;
-
сложности при изменении привычного уровня освещенности;
-
затруднения с определением расстояний.
|
Важно! Появление одного из вышеперечисленных проявлений указывает на необходимость консультации офтальмолога и выполнения комплексной диагностики при помощи современной аппаратуры. Следует помнить о том, что на фоне неблагоприятных сопутствующих факторов влажная форма макулодегенерации приводит к опасным осложнениям и инвалидизации. |
Современные методы диагностики заболевания
Для выявления этой офтальмопатологии кроме стандартной консультации окулиста должен выполняться комплекс инструментальных и аппаратных исследований:
-
визометрия;
-
биомикроскопия;
-
офтальмоскопия после закапывания капель для расширения зрачка;
-
тест Амслера;
-
индоцианин-зеленая ангиография;
-
ОКТ ретинальной оболочки;
-
флюоресцентная ангиография (ФАГ);
-
аутофлюоресценция глазного дна;
-
компьютерное измерение периферического поля зрения;
-
УЗИ (если среды глазного яблока недостаточно прозрачны);
-
электрофизиологические тесты светочувствительных рецепторов.
Перечень необходимых видов диагностики составляется персонально. Некоторым пациентам назначаются такие исследования как биохимия крови для определения липидного состава крови или выявлении гипергликемии и консультации профильных специалистов (эндокринолога, кардиолога, терапевта и пр.). Их результаты помогают выявлять факторы, способствующие развитию морфофизиологических нарушений в области центральной части ретинальной оболочки.
Возможна ли самодиагностика ВМД?
Обнаружить морфофункциональные нарушения на ранних стадиях или получить детальную картину нарушений поможет только комплексное обследование. Проявления болезни неспецифичны и отличаются друг от друга на разных стадиях ее развития. Однако простой тест Амслера может помочь заподозрить присутствие патологий в зоне макулы.
Выполняющийся в клинике тест можно попробовать провести и дома. Для этого достаточно скачать в интернете или начертить самостоятельно сетчатый шаблон, напоминающий решетку с квадратными ячейками и жирной точкой в центре на пересечении перпендикуляров. При поражении желтого пятна линии будут искажаться. У некоторых больных при взгляде на шаблон видится темное пятно в зоне выпадения центрального поля.
Во время тестирования для получения максимально точных результатов соблюдаются простые правила:
-
Обеспечить хороший уровень освещения в комнате.
-
Надеть очки, если они необходимы для чтения или назначались для постоянного ношения.
-
Лист бумаги с тестом расположить на расстоянии 30 см от глаз.
-
Ладонью закрыть левый глаз.
-
Сконцентрировать взор на жирной точке в центре и оценить при этом размер квадратов и ровность окружающих ее линий.
-
При выявлении искажений сделать их набросок карандашом.
-
Провести такой же тест для правого глаза.
Если тест необходимо повторять, то для оценки скорости прогрессирования макулодегенерации следует провести сравнение новых результатов с предыдущими. При явном прогрессе запишитесь на консультацию окулиста и диагностику в ближайшие дни!
|
Помните! Комплексная диагностика и ее точные результаты – важное условие для составления детальной клинической картины. Результаты обследования помогают замедлять прогрессирование дегенеративных процессов и устранять или минимизировать способствующие развитию патологии факторы. Например, стабилизации уровня сахара в крови или артериального давления способна в значительной мере затормаживать патологические изменения в макуле. Так же своевременное лечение помогает избежать отека макулы и отслойки сетчатки, кровоизлияний и инвалидизации. |
Возрастная макулярная дегенерация. Лечение
Тактика лечения всегда определяется после комплексного обследования и тщательного изучения анамнеза жизни и болезни больного.
Пока нет методик, которые полностью излечивают дегенерацию макулы и заднего полюса. Однако поддерживающая терапия и хирургические способы позволяют замедлять прогрессирование ухудшения центрального зрения.
Как лечить сухую форму дегенерации макулы?
На самых ранних стадиях развития болезни рекомендуется только диспансерное наблюдение. У таких офтальмопациентов еще нет больших скоплений друз, пигментных нарушений или зон географических атрофий.
Для оказания помощи больным с сухой формой дегенерации макулы и заднего полюса, когда в патогенезе преобладают и прогрессируют сбои в окислительно-восстановительных процессах, назначаются антиоксидантные витаминно-минеральные комплексы. В состав этих БАДов и препаратов обязательно должны включаться витамины А, Е и С, бета-каротин, зеаксантин, оксиды меди и цинка, Омега-3 и лютеин. Они принимаются курсами. Длительность и частота их повторения определяются персонально, с учетом общего состояния здоровья и выраженности макулодегенераций.
Кроме поддерживающей терапии рекомендуется отказ от курения или других вредных привычек и соблюдение других мер профилактики прогрессирования болезни и провоцирующих ее сопутствующих патологий.
Как лечить макулярную дегенерацию влажной формы?
Когда разрушение макулы начинает происходить из-за субретинальных неоваскуляризаций тактика лечения направляется на подавление роста патологических сосудов. Прием антиоксидантных средств и препаратов для борьбы с сопутствующими патологиями также не отменяется. Например, пациентам с сахарным диабетом или артериальной гипертензией нельзя отказываться от постоянного контроля уровня сахара в крови или приема антигипертензивных средств.
Ингибиторы ангиогенеза
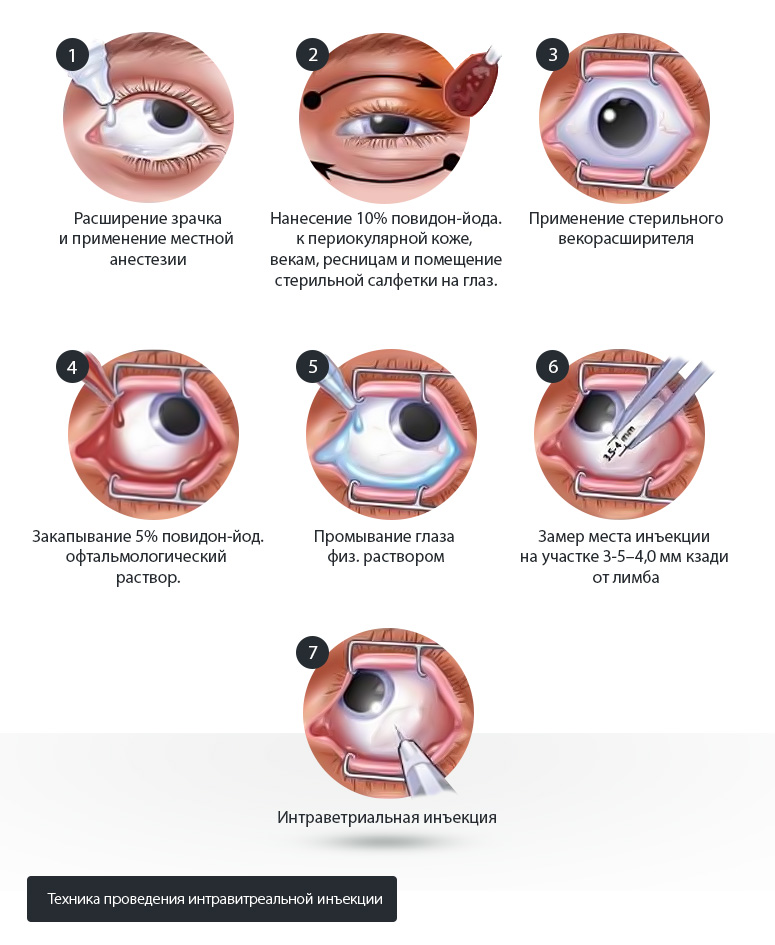
На этой стадии дегенерации макулы и заднего полюса для устранения выработки веществ, способствующих патологическому разрастанию неполноценных капилляров могут выполняться интравитреальное введение анти-VEGF препаратов. Эти инъекции можно сравнить с малоинвазивной операцией, поскольку техническая сложность их выполнения требует высокого уровня мастерства от офтальмолога. Уколы проводятся в условиях операционной, но требуют госпитализации в стационар.
Для замедления неправильного ангиогенеза применяются:
Луцентис (Ранибизумаб).
Эффективность при ежемесячном введении на протяжении двух лет достигает 90 %.
Эйлеа (Афлиберцепт).
Вначале уколы проводят 1 раз в месяц, а затем интервалы продлевают до 2 месяцев. Эффективность сопоставима с Луцентисом.
Авастин (Бевацизумаб).
Вводится по выбранной врачом схеме. Эффективность сопоставима с Луцентисом и другими ингибиторами ангиогенеза.
Макуген (Пегаптаниб).
Инъекции в стекловидное тело проводят 1 раз в 6 недель. На данном этапе применения этот ингибитор для прекращения действия внеклеточного сосудистого эндотелиального фактора роста показывает хорошую эффективность.
Интравитреальное введение этих препаратов помогает не только стабилизировать морфологическое состояние тканей, но и улучшает зрительные функции.
Лазерная коагуляция при дегенерации макулы и заднего полюса
Метод лазерной офтальмохирургии рекомендуется при выявлении неоваскулярной субретинальной мембраны. Цель этой малоинвазивной операции направляется на «запаивание» патологических капиллярных разрастаний и прекращение в них кровотока.
Фотодинамическая терапия
Этот метод применяется как альтернатива лазерной коагуляции. Для некоторых больных с явлениями влажной дегенерации макулы и заднего полюса он более эффективен. Применяемый для его выполнения фотосенсибилизатор Визудин и воздействие световых лучей приводит к блокированию кровообращения в патологических сосудах. Эффект тромбоза и облитерации получается только в зонах, в которые вводится светочувствительный препарат.
Транспупиллярная термотерапия
Метод может применяться при скрытой хориоидальной неоваскуляризации любой, даже самой сложной и недоступной для других методик, локализации. Воздействие расфокусированного пучка непрерывного инфракрасного лазера не вызывает коагуляционного или фотохимического поражения, но способствует уменьшению кровотока в неоваскуляризациях. Этот способ чаще всего назначается тем офтальмопациентам, у которых фотодинамическое лечение не дало ожидаемых результатов.
Хирургическое лечение макулярной дегенерации и ЗП
Более инвазивные методы офтальмохиругии рекомендуются при запущенных формах ВМД. К ним относят такие виды офтальмовмешательств и манипуляций как:
-
субтотальная витрэктомия;
-
дренирование субретинальных кровоизлияний;
-
транслокация макулы;
-
экзерез субретинальной мембраны;
-
имплантация пигментного эпителия.
Они назначаются при неэффективности или бесперспективности малоинвазивных воздействий на зоны дегенерации макулы и заднего полюса или при масштабных субретинальных гематомах. Их эффективность зависит от степени повреждений и максимально восстановить зрительные функции удается не всегда. Несмотря на это, офтальмооперации дают возможность улучшать качество зрения за счет уменьшения метаморфопсии и стабилизации эксцентричной фиксации.
Реабилитация
После лечения дегенерации макулы и заднего полюса показана реабилитация. Курс восстановления определяется стадией офтальмопатологии.
Для улучшения зрительных функций могут предлагаться очки с монокулярными линзами, увеличительные стекла, различные приборы или компьютерные программы для увеличения изображений и гаджеты.
При проведении инъекций анти-VEGF средств, малоинвазивных и классических офтальмовмешательств больному рекомендуется соответствующий курс восстановительной терапии.
Осложнения при дегенерации макулы и заднего полюса
Осложнениями ВМД являются:
-
отслоение сетчатки;
-
утрата предметного зрения;
-
слепота.
Не следует забывать и о влиянии нарушений зрительного аппарата на социальную активность и психологическое состояние. Ограничения могут приводить к развитию неврозов, депрессий, зависимостей и других нарушений психики.
Прогноз зрительных функции
Дегенерация макулы и заднего полюса – хроническое, необратимое и постоянно прогрессирующее заболевание. Его прогнозы зависят от своевременности его выявления, сопутствующих заболеваний и полноты оказанной помощи. При отсутствии лечения риск утратить предметное зрение на протяжении 12 месяцев есть у 25 % офтальмопациентов.
Диета при дегенерации макулы и заднего полюса
Для профилактики и замедления развития ВМД следует пересмотреть принципы составления меню. Для получения результата следует:
-
исключить приводящие к повышению уровня холестерина продукты и блюда;
-
увеличить объем продуктов с антиоксидантами, каротиноидами, витаминами группы В, аскорбиновой кислотой и Омега-3.
При наличии сопутствующих заболеваний диета для замедления или профилактики макулодегенерации должна составляться с учетом присутствующей патологии. При необходимости для получения квалифицированной помощи можно обратиться к диетологу.
Профилактика
Помните! Основная мера профилактики макулодистрофий – регулярные профилактические осмотры. Людям в возрасте 40-64 лет комплексное обследование у окулиста с выполнением инструментальных методик необходимо проходить 1 раз в 2-4 года. После 65 лет необходимы ежегодные визиты к специалисту. Людям из группы риска профосмотры проводятся не реже 2 раз в год.
Также для профилактики дегенерации макулы и заднего полюса следует:
-
Минимизировать или устранить факторы риска.
-
Соблюдать правила рационального питания.
-
Вести здоровый образ жизни и отказаться от вредных привычек.
-
Соблюдать достаточную двигательную активность.
-
Пользоваться солнцезащитными очками и сокращать время пребывания на солнце во время его наибольшей активности.
-
Минимизировать или устранить негативные факторы на производстве.
ВМД – это дегенеративная патология центральной части ретины, которая по мере своего развития хронизируется и может приводить к серьезным нарушениям функций органов зрения. Она бывает одно- или двухсторонней. Разрастания недоразвитых сосудов...
Подробнее >>В сетчатке глаза есть особая анатомическая область, расположенная в центральном отделе между ветвями височных ретинальных артерий. Это – макулярная зона, или макула. Именно она отвечает за центральное, наиболее важное, зрение...
Подробнее >>Макулярный разрыв сетчатки - это опасное офтальмологическое заболевание, возникающее в центре сетчатой оболочки. Он представляет собой небольшой дефект в макуле, имеющий округлую или овальную форму.
Подробнее >>Макулярный отек локальное скопление жидкости внутри сетчатой оболочки в области жёлтого пятна, или макулы – участка, ответственного за наивысшую чёткость зрения. Именно благодаря макуле мы справляемся с такими задачами...
Подробнее >>